Métier « pénible /lourd » et la législation en Belgique
DEMANDE DE RECONNAISSANCE DE LA PÉNIBILITÉ DANS LE SECTEUR INFIRMIER : LE CHALLENGE
En date du 12 septembre 2016, il y a une révision des conditions d’admission pour une profession ou un métier à rencontrer pour pouvoir prétendre à une reconnaissance en « métier pénible ». Le rapport d’étape du Comité des pensions établit quatre critères de pénibilités qui sont, pour l’instant, retenus, à savoir :
- la pénibilité des circonstances de travail en raison de contraintes physiques liées aux charges physiques et à l’environnement de travail ;
- la pénibilité de l’organisation du travail ;
- la pénibilité en raison des risques de sécurité élevés ;
- la pénibilité de nature mentale ou émotionnelle.
Dès cet instant le Gouvernement fédéral a fixé les enveloppes budgétaires pour financer la pénibilité. Et la troisième phase des travaux avait commencé, à savoir celle visant à définir des critères de pénibilité précis, objectifs, contrôlables, mesurables et enregistrables qui permettront d’identifier les catégories professionnelles qui bénéficieront de modalités plus favorables en matière de pension.
Les spécificités de notre profession rencontrent tous les critères énoncés concernant les départs anticipés et la revalorisation des pensions pour les travailleurs relevant de métiers pénibles.
Nous estimons en effet que le métier d’infirmier devrait être considéré comme un métier pénible au regard des critères précités.
1. Situation générale de pénibilité du métier d’infirmier
1.1. Le métier d’infirmier est hautement diversifié.
Un infirmier peut en effet travailler :
- en milieu hospitalier (oncologie, gériatrie, soins intensifs, chirurgie, salle d’opération, urgences, médecine infectieuse, pédiatrie, maternité, psychiatrie, hématologie, urologie, hémodialyse, consultation, endocrinologie, ophtalmologie, gastro-entérologie, etc.) ;
- dans le secteur des soins à domicile ;
- dans une maison de soins, une maison de soins et de repos, une maison de soins psychiatriques, une habitation protégée ;
- dans le secteur de la médecine scolaire et du travail ;
- en milieu carcéral ;
- au sein de l’Office de la Naissance et de l’Enfance ;
- dans la recherche, la gestion ;
- etc …
1.2. L’annexe 1 de la Convention Collective de Travail du 28 septembre 2016 déterminant les fonctions de référence sectorielles et la classification sectorielle de fonctions (M.B., 10 novembre 2016 ; force obligatoire demandée) décrit les différentes fonctions de référence au sein de la commission paritaire des établissements et des services de santé.
Cette liste n’est pas exhaustive au regard de la diversité de notre profession, force est alors de constater que ces descriptifs de fonctions révèlent de nombreux éléments correspondant aux quatre critères de pénibilité retenus par les travaux du Comité des pensions.
Cette liste est donc de nature à confirmer la pénibilité du métier d’infirmier quel que soit le secteur où ce métier est exercé.
En effet, ces descriptifs des fonctions de référence font apparaitre les « facteurs d’environnement » suivants :
- contact direct quotidien avec la saleté, les mauvaises odeurs, la poussière ou les excréments de personnes ;
- l’exercice de la fonction requiert une position debout prolongée ;
- les activités exigent de faire appel quotidiennement à la force ou de travailler dans une position inconfortable ;
- de lourdes charges doivent être quotidiennement déplacées ;
- contact quotidien avec des maladies contagieuses ;
- manipulation de substances dangereuses, nocives ou de produits inflammables ;
- risque de radiation ;
- contact régulier avec des personnes verbalement ou physiquement agressives ;
- se trouve régulièrement dans le trafic ;
- de temps à autre, circonstances climatiques aggravantes.
Ces facteurs d’environnement, tels que libellés par la Convention Collective de Travail du 28 septembre 2016, constituent à l’évidence autant d’indices de la pénibilité de la profession d’infirmier (cf. infra).
Il est ainsi révélateur de constater que la très grande majorité des fonctions d’infirmiers, en milieu hospitalier ou non, contient un ou plusieurs facteurs d’environnement correspondant aux critères de la pénibilité.
1.3. De même, ces dernières années, les rapports d’activités et de statistiques du Fonds des accidents du travail démontrent l’importance des accidents dans le secteur des soins de santé, ce qui constitue également à notre estime un indice de la pénibilité générale de notre profession.
Ainsi, dans un rapport de 2008, le Fonds des accidents du travail a mis en évidence que :
« Pour ce qui est du nombre d’accidents du travail avec au moins un jour d’incapacité de travail, le secteur santé et action sociale occupe, avec ses 9.370 accidents avec incapacité temporaire et/ou permanente en 2007, la 3ème place dans le secteur privé ».
Derrière le secteur du service aux entreprises qui compte 16.025 accidents et celui de la construction, 14.988 accidents.
C’est dire que ce secteur est important dans le cadre de la recherche du bien-être au travail » (Les accidents du travail dans le secteur des institutions de soins (hôpitaux, maisons de repos, activités paramédicales et soins à domicile en 2007, Fonds des accidents du travail, octobre 2008, p. 2).
2. Reconnaissance des 4 critères de pénibilités au métier d’infirmier
Les quatre critères de la pénibilité du travail retenus par le Comité se retrouvent dans l’exercice de la profession d’infirmier.
2.1. La pénibilité liée aux circonstances de travail en raison des contraintes physiques liées aux charges physiques et à l’environnement de travail
2.1.1. La profession d’infirmier comporte de nombreuses contraintes physiques.
A juste titre, les représentants du secteur des soins de santé ont relevé, lors de leur audition par la Commission spéciale du secteur public du CNP, les éléments suivants à titre de pénibilité en raison de la charge physique :
« Lever des charges, lever et déplacer des patients, postures inconfortables, exécution prolongée et répétitive de certains mouvements » (CNP, Rapport d’étape – problématique de la pénibilité, Bruxelles, 12 septembre 2016, Annexe 3, p. 29).
En effet, les infirmiers effectuent un travail essentiellement debout et parcourent d’importantes distances lors de chacune de leurs prestations.
La réalisation des toilettes et des toilettes complètes au lit, le transfert des patients du lit au fauteuil et inversement, la manipulation du matériel lourd et imposant sont autant de tâches qui sont contraignantes physiquement, d’autant plus qu’elles doivent être exécutées quotidiennement par les infirmiers.
Ainsi le rapport de l’étude « Ergonomie infirmière 2009-2010 » souligne, à propos de la charge physique, que « les infirmiers souffrent notamment de troubles musculosquelettiques en raison des postures pénibles qu’ils doivent parfois prendre, des vibrations, des postures debout prolongée et de la manipulation de matériel pesant » (AS. NYSSEN, C. GERIMONT, J. BIDEE, I. HANSEZ et R. PEPERMANS, Bonnes pratiques en matière de conditions de travail physiques et psychiques pour les infirmiers : résultats de l'étude "Ergonomie infirmière 2009-2010", SPF Santé Publique, Sécurité de la Chaine Alimentaire et Environnement, 2010, p. 31).
En 2011, le SPF Emploi, Travail et Concertation sociale a établi une fiche d’information sur la « Prévention des troubles musculo-squelettiques pour le personnel soignant dans les hôpitaux » :
« Les troubles musculo-squelettiques (TMS) rassemblent les problèmes (douleurs, picotements, chaleur, crampes, raideurs...) rencontrés au cours de l’activité professionnelle et qui touchent les structures musculosquelettiques : les muscles, les tendons, les ligaments, les nerfs et les articulations (cartilage, bourse séreuse...).
Ils peuvent être localisés tant au niveau des membres supérieurs (épaules, coudes, poignets) que des membres inférieurs (genoux), voire de la nuque ou du dos.
Ces symptômes sont dus à la « surcharge » de travail de ces régions.
Une utilisation intensive peut conduire à des lésions qui, en fonction du lieu d’atteinte, portent différents noms plus ou moins connus, tels que : « tendinites », lorsqu’elles touchent un tendon, « syndrome du canal carpien », quand elles sont situées au niveau du canal constitué par les os et les ligaments du poignet ou encore « lumbago » quand cette lésion se situe au bas du dos (…)
De nombreuses tâches réalisées par les soignants rendent pénible le travail dans ce secteur d’un point de vue physique.
C’est le dos qui semble être à l’origine du plus grand nombre de plaintes.
Les tâches de manutention des patients, comme le levage, le déplacement et le repositionnement, ainsi que le maintien de positions contraignantes représentent la principale cause des TMS.
Environ 73 à 76 % du personnel infirmier serait touché chaque année par la problématique des maux de dos (Maul I. & al. 2003).
Les facteurs organisationnels et psychosociaux tels que le manque de reconnaissance de la hiérarchie, l’insatisfaction au travail, la charge élevée de travail et la pression du temps, sont également des éléments reconnus pour agir sur l’apparition de ces troubles » (J.-P. DEMARET, F. GAVRAY et F. WILLEMS, Prévention des troubles muscosquelettiques pour le personnel soignant dans les hôpitaux, SPF Emploi, Travail et Concertation sociale, 2011, p. 3 – nous soulignons).
Dans son rapport de 2008, le Fonds des accidents du travail avait déjà relevé dans le secteur des institutions de soins que :
« Les accidents ont des modes de contacts ayant entraîné la blessure fort regroupés, puisque 20% des accidents sont le fait de contacts avec des objets pointus, 16% sont des contraintes physiques sur le système musculo-squelettique et 7% des chutes » (Les accidents du travail dans le secteur des institutions de soins (hôpitaux, maisons de repos, activités paramédicales et soins à domicile en 2007, Fonds des accidents du travail, octobre 2008, p. 15-16).
Dans son rapport statistique des accidents du travail de 2014 dans le secteur privé, le Fonds des accidents du travail a, à nouveau, souligné que :
« Deux types d’accidents sont manifestement prédominants dans le secteur de la santé humaine et de l’action sociale : Les accidents résultant d’un « mouvement vertical (chute) ou horizontal » et les accidents consécutifs à une « contrainte physique sur le corps ou une contrainte psychique » » (Fonds des accidents du travail, Rapport statistique des accidents du travail de 2014 – Secteur privé, 2015, p. 17).
Taux des accidents avec plus de 30 jours d’IT par 10.000 ETP en 2008 et en 2014 - Santé humaine et action sociale
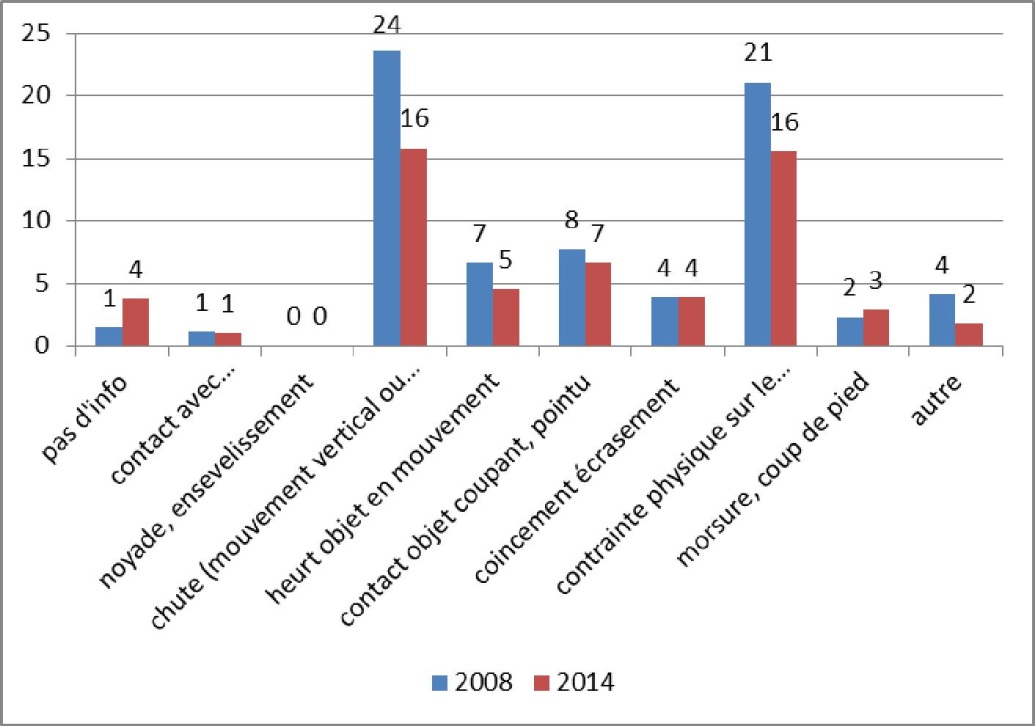
Fonds des accidents du travail, Rapport statistique des accidents du travail de 2014 – Secteur privé, 2015, p. 17
2.1.2. Outre les charges physiques, la pénibilité de la profession d’infirmier est également justifiée au regard de son environnement de travail.
En effet, il est indéniable que les infirmiers sont quotidiennement en contact avec la saleté, les mauvaises odeurs, la poussière et même les excréments de personnes.
De même, les conditions climatiques rendent le travail pénible puisque les infirmiers peuvent être confrontés tantôt à de fortes chaleurs produites par les machines tantôt à des températures très basses en raison de l’air conditionné nécessaire à d’autres machines.
En outre, de nombreux facteurs organisationnels et psychosociaux (manque de reconnaissance de la hiérarchie, insatisfaction au travail, charge élevée de travail, pression du temps, stress lié aux patients et à l’agressivité, …) sont également des éléments lié à l’environnement de travail qui sont incontestablement présents dans le secteur infirmier.
2.1.3. Les descriptifs des fonctions de référence repris par la Convention Collective de Travail du 28 septembre 2016 démontrent clairement que les infirmiers subissent une pénibilité liée aux circonstances de travail en raison des contraintes physiques liées aux charges physiques et à l’environnement de travail.
Ainsi, sur les 47 fonctions d’infirmier décrites à l’annexe 1 de la Convention Collective de Travail du 28 septembre 2016 :
- 37 fonctions comportent de lourdes charges qui doivent être quotidiennement (22), régulièrement (6) ou de temps à autre (9) déplacées ;
- 28 fonctions correspondent à des activités qui exigent de faire appel quotidiennement (17), régulièrement (7) ou de temps à autre (4) à la force ou de travailler dans une position inconfortable ;
- 22 dont l’exercice de la fonction requiert une position debout prolongée ;
- 38 fonctions sont en contact direct quotidien (20), régulier (10) ou limité (8) avec la saleté, les mauvaises odeurs, la poussière ou les excréments de personnes ;
- 2 fonctions sont de temps à autre confrontées à des circonstances climatiques aggravantes.
Exemple :
L’infirmier perfusionniste est amené à porter du matériel lourd et encombrant. Il participe notamment à la manutention de patients hautement appareillés (ECMO/ECLS) et instables que ce soit lors de transferts intra ou extra-muros.
Aux soins intensifs, il aide à la toilette de ces patients ECMO afin de garantir leur sécurité.
Il nous semble donc évident que ce critère de la pénibilité du travail retenu par votre Comité se retrouve dans l’exercice de la profession d’infirmier.
2.2. La pénibilité liée à l’organisation du travail
2.2.1. Les infirmiers effectuent des prestations irrégulières aussi bien de jour que de nuit, les week-ends, les jours fériés et en services coupés.
Il suffit en effet d’observer les règlements de travail de diverses institutions de soins, et plus particulièrement le chapitre concernant les horaires, pour le constater.
D’après un article publié dans plusieurs revues médicales, « la principale difficulté du travail à horaires irréguliers ou de nuit réside dans le fait qu’il sollicite l’organisme à fournir des prestations lorsqu’il est prédisposé au sommeil, et lui impose le sommeil alors qu’il devrait normalement être actif. Les conséquences du travail posté sur la santé, l’équilibre psychologique et la vie socio-familiale sont multiples » (S. NOEL, « La morbidité du travail à horaires irréguliers », Santé conjuguée, janvier 2010, n° 51, p. 67).
Ces conséquences peuvent être regroupées en 10 catégories :
- trouble du sommeil lié au travail posté ;
- les maladies cardiovasculaires ;
- le diabète ;
- l’excès pondéral ;
- le syndrome métabolique ;
- les troubles du cycle menstruel et du déroulement de la grossesse ;
- les troubles digestifs ;
- les cancers ;
- les accidents de travail et de la circulation ;
- mortalité (ibidem, p. 67 et s.).
La contribution de S. NOEL (laboratoire du sommeil, C.H.U. de Charleroi, site André Vésale) met ainsi en évidence les nombreuses études réalisées en la matière et les constatations qui ont déjà été faites :
- « dans une revue de littérature de 1999, des auteurs scandinaves concluent à une majoration de 40 % du risque cardiovasculaire (tout évènement confondu) chez les travailleurs postés, par rapport aux travailleurs de jours» (ibidem, p. 68) ;
- « le travail à horaires irréguliers constitue un facteur de risque à part entière des maladies cardiovasculaires. Cette affirmation est corroborée par des études plus récentes prenant en considération des facteurs confondants (tabagisme, IMC, charge de travail, exposition à des facteurs d’environnement physiques et chimiques, etc.)» (ibidem, p. 68) ;
- « selon les études, le risque d’infarctus du myocarde des travailleurs de nuit ou postés est multiplié par 1,3 à 1,7 par rapport aux travailleurs de jour» (ibidem, p. 68) ;
- « dans une étude de cohorte (« Nurses’ Health Study ») s’intéressant à 79.109 infirmières durant 4 ans, le risque relatif des infirmières à horaires irréguliers (au moins 3 nuits par mois en plus des postes de jour et de soirée) par rapport à celles travaillant exclusivement de jour est égal à 1,21 lorsque l’ancienneté à ce poste est inférieure à 6 ans et à 1,51 si celle-ci est supérieure à 6 ans» (ibidem, p. 68) ;
- « différentes études montrent une association positive entre le travail posté et le BMI ou plus particulièrement avec l’obésité abdominale. Dans une étude portant sur 469 infirmières suivies durant 5 ans, les auteurs constatent un gain de poids (de plus de 7 kg) significativement plus fréquent chez les infirmières de nuit, comparativement à celles exerçant en journée» (ibidem, p. 70) ;
- « la femme paye un lourd tribut au travail posté. Le travail à pauses augmente le risque d’irrégularités menstruelles et de dysménorrhée: 53% des travailleuses postées s’en plaignent contre 20% dans la population générale» (ibidem, p. 71) ;
- « les troubles gastro-intestinaux sont 2 à 5 fois plus fréquents chez les travailleurs postés, en relation avec la modification des horaires et de la qualité des repas. Ils sont également dus au fait que nos enzymes digestives, la motilité gastro-intestinale et l’acidité gastrique ne sont pas prêtes à faire face à une consommation d’aliments à toute heure de la nuit» (ibidem, p. 71) ;
- « en 2007, le travail posté s’est ajouté à la liste des agents « probablement cancérigènes » (groupe 2A), sur base d’études épidémiologiques montrant une augmentation du risque, quoique modeste, de cancer chez les travailleurs à horaires irréguliers et d’études animales plus convaincantes» (ibidem, p. 72) ;
- « le risque de cancer du sein est accru chez les travailleuses de nuit d’environ 48%» (ibidem, p. 72) ;
Le recensement de ces différentes études est significatif quant à l’impact des horaires de nuit et/ou des prestations irrégulières sur la santé des travailleurs.
Force est ainsi de constater qu’au-delà des seules considérations pratiques quant à la difficulté de concilier vie privée avec des horaires de nuit et des prestations irrégulières, la pénibilité du métier d’infirmier est d’autant plus grande que cette organisation du travail a des conséquences sur la santé.
2.2.2. Les descriptifs des fonctions de référence repris par la Convention Collective de Travail du 28 septembre 2016 démontrent clairement que les infirmiers subissent une pénibilité liée à l’organisation du travail qui est tout à fait spécifique au secteur infirmier.
De plus, une difficulté complémentaire liée à l’organisation du travail est la participation fréquente au trafic, source supplémentaire de stress.
Ainsi, sur les 47 fonctions d’infirmier décrites à l’annexe 1 de la CCT du 28 septembre 2016 :
- 4 fonctions dont la participation quotidienne au trafic constitue une partie substantielle ;
- 9 fonctions se trouvent régulièrement (4) ou de temps à autre (5) dans le trafic.
Exemple :
L’infirmier perfusionniste au sein du C.H.U. de Liège est attaché principalement au bloc opératoire au sein duquel il travaille en horaire de jour sur deux prestations : une matinée de 7h36 à 15h36 et une après-midi de 12h00 à 19h36.
Au sein de cette institution, il assure au minimum sept gardes rappelables à domicile par mois, voire plus durant les périodes de vacances ou en cas de maladie. Cette discipline fait partie de celles qui sont les plus rappelées.
Il assure également les urgences en travail de nuit.
La nature imprévisible des urgences médicales amène régulièrement le perfusionniste à effectuer de nombreuses heures supplémentaires.
De plus, tous les centres hospitaliers ne disposent pas de ressources nécessaires au placement de systèmes d’assistance ECMO.
Lorsque la situation ne permet pas de rapatrier un patient instable nécessitant une assistance extracorporelle, c’est l’équipe ECMO qui se déplace au chevet du patient.
L’infirmier perfusionniste est donc amené à réaliser des missions en dehors de son hôpital. Outre d’être très stressante, ce type de mission demande une très bonne organisation et une grande autonomie.
Il nous semble donc évident que ce critère de la pénibilité du travail retenu par votre Comité se retrouve dans l’exercice de la profession d’infirmier.
2.3. La pénibilité liée aux risques de sécurité élevés
2.3.1. Les infirmiers sont non seulement exposés à des produits dangereux pour la santé (chimiothérapie, radiothérapie, radiologie) mais sont également confrontés à des personnes (patients, résidents, membres de la famille) agressives tant verbalement que physiquement.
Lors de leur audition par la Commission spéciale du secteur public du CNP, les représentants du secteur des soins de santé ont souligné que « le personnel de leur secteur est exposé à des agents biologiques (accidents liés aux objets piquants et tranchants), à des agents chimiques ou encore à des rayons ionisants qui peuvent être cancérigènes » (CNP, Rapport d’étape – problématique de la pénibilité, Bruxelles, 12 septembre 2016, Annexe 3, p. 30).
2.3.2. Ce troisième critère de la pénibilité ressort aussi très clairement des descriptifs des fonctions de référence repris par la Convention Collective de Travail du 28 septembre 2016.
Ainsi, sur les 47 fonctions d’infirmier décrites à l’annexe 1 de cette convention collective :
- 41 fonctions sont en contact quotidien (4), régulier (22) ou de temps à autre (15) avec des maladies contagieuses ;
- 37 fonctions sont en contact régulier (13) ou de temps à autre (24) avec des personnes verbalement ou physiquement agressives ;
- 1 fonction est en contact quotidien avec des personnes fortement agressives, tant physiquement que verbalement, de sorte que des actes violents peuvent survenir ;
- 3 fonctions comportent des risques de radiation ;
- 4 fonctions impliquent des manipulations de substances dangereuses, nocives ou de produits inflammables ;
- 8 fonctions sont en contact régulier (1), de temps à autre (2) ou limité (5) avec les gaz, fumées ou substances irritantes.
Exemple :
L’infirmier perfusionniste manipule en permanence du sang et autres liquides organiques, effectue de nombreux prélèvements sanguins, etc…
Il nous semble donc évident que ce critère de la pénibilité du travail retenu par votre Comité se retrouve dans l’exercice de la profession d’infirmier.
2.4. La pénibilité de nature mentale ou émotionnelle
2.4.1. Lors de leurs auditions par la Commission spéciale du secteur public, les représentants du secteur des soins de santé ont souligné que :
« la présence d’une importante charge émotionnelle auprès du personnel du secteur des soins de santé qui est confronté à des patients difficiles ou agressifs, à des patients psychiatriques, à des patients nécessitant beaucoup de soins ou atteints de maladie incurable, à des patients en soins palliatifs, à des enfants malades ou encore à des décès ou des suicides.
Ce personnel fait face quotidiennement à la douleur humaine et à des expériences traumatiques qui peuvent laisser des séquelles psychologiques lourdes » (CNP, Rapport d’étape – problématique de la pénibilité, Bruxelles, 12 septembre 2016, Annexe 2, p. 30).
Ainsi, l’étude menée en 2012 pour le compte du SPF Santé publique et du SPF Emploi sur le bien-être au travail chez le personnel médical et infirmier en Belgique a mis en évidence que 25 % des infirmiers belges obtenaient un score élevé en termes d’épuisement émotionnel (Etude sur le bien-être au travail chez le personnel médical et infirmier en Belgique, Rapport de synthèse, KU Leuven et IDEWE, 2012, p. 43).
2.4.2. Les descriptifs des fonctions de référence repris par la Convention Collective de Travail du 28 septembre 2016 démontrent clairement que les infirmiers subissent une pénibilité de nature mentale ou émotionnelle.
Ainsi, sur les 47 fonctions d’infirmier décrites à l’annexe 1 de cette convention collective, 45 fonctions sont en contact personnel quotidien (25), régulier (11) ou peu de contact personnel (9) avec la maladie, la souffrance ou la mort.
Exemple :
L’infirmier perfusionniste est en contact avec des situations difficiles : fin de vie, décès, enfants opérés, etc. (pénibilité émotionnelle). L’infirmier perfusionniste travaille seul avec d’importantes responsabilités et de concentration (pénibilité mentale).
Il ne peut donc être contesté que ce critère de la pénibilité du travail retenu par le Comité se retrouve dans l’exercice de la profession d’infirmier.